
こんにちは、心臓リハビリテーション指導士のぴんころです。
今回は、心臓リハビリテーション指導士を目指すときの第一関門である「症例報告作成」のために必要な学習について紹介します。
これから心臓リハビリテーション指導士を目指し勉強をしている方や、循環器について学びたいけど、何から学習すればいいのか分からないという方に参考にしていただきたい内容です。
心臓リハビリテーション指導士試験の概要についてはこちら→【心臓リハビリテーション指導士資格取得のための5ステップ】
心臓リハビリテーションの症例報告に必要な知識とは

「日本心臓リハビリテーション学会」では、心臓リハビリテーションの実地経験のない日本心臓リハビリテーション学会の会員に対して、研修施設において心臓リハビリテーションの実地研修を提供し、研修カリキュラムを終了したものに対して心臓リハビリテーション指導士の受験資格を与えることを目的とした研修制度を実施しています。
その研修の中で研修教育責任者の助言を受けながら「10症例の報告書」を作成するのですが、学会では研修に先立って学習すべき内容を「研修カリキュラム」として定めています。
参考URL:日本心臓リハビリテーション学会HP「研修カリキュラム」
内容は大きく、「①検査法」「②治療法」「③病態・疾患各論」の3つに分かれており、これらの内容を優先的に学習する必要があります。以下でそれぞれ詳しく説明してきます。
勤務先が心臓リハビリを実施している施設で、自施設で症例報告書作成が可能な場合でも、作成前には同様の知識を得ておくとスムーズに書類作成が可能になると思いますので、参考にしてみてください。
それでは、まずは「検査法」について必要な知識から確認していきましょう!
検査法に関して必要な知識
- 血圧測定
- 脈拍測定
- 胸部レントゲン
- 心血管造影
- 心電図(標準12誘導、運動負荷、モニター、ホルター)
- ABI
- 心臓超音波検査(心エコー)
- 心肺運動負荷試験(CPX)

バイタルサイン
心臓リハビリにおいて、血圧や脈拍のバイタル測定は基本です。
これらを測定するだけでなく、正常安静時のバイタルや、運動時にどのようなバイタル反応が起こるかを整理しておくといいと思います。
【key word】心拍数、一回心拍出量、心拍出量、二重積、動静脈酸素較差、酸素消費量、収縮期および拡張期血圧、分時換気量、一回換気量、呼吸数、体温など
胸部レントゲン
胸部レントゲンについては、心不全に特徴的なX線所見や、X線検査像のチェックポイントについて学習が必要です。
心陰影、肺血管影、大動脈のシルエットなど、X線の画像と解剖学の知識を合わせて整理しましょう。
【key word】心胸郭比(CTR)心拡大、CP angle、胸水、Kerley's ライン(A・B・C)、右1・2弓、左1~4弓
心血管造影
心臓カテーテル検査の一つである冠動脈造影検査(CAG)の検査方法や、検査結果の解釈について学習します。
この検査により虚血性心疾患の診断や治療法の選択が行われるため、心筋梗塞や狭心症の方を担当するときには必須の知識です。
【key word】冠動脈、右冠動脈(RCA:#1~4)、左冠動脈主管部(LCA:#5)前下行枝(LAD:#6~10)、左回旋枝(LCX:#11~15)、有意狭窄
心電図
心電図に関しては、正常心電図の基本的知識を有し、冠動脈疾患、肺疾患、代謝性疾患の患者における安静時および運動中の重要な心電図パターンを理解していることが必要です。また、代表的な不整脈に関する知識や、運動のリスクとなる危険な不整脈についても整理しておくと役立つと思います。
【key word】P波, QRS波, T波, QRS軸, RR間隔, PQ間隔, QT間隔, ST区間、ST上昇および下降、異常Q波、T波の異常、各虚血領域に特徴的なパターン、各種不整脈
ABI(足関節/上腕血圧比)
ABIは足関節と上腕血圧の比を測定し、血管の動脈硬化を評価する検査です。末梢動脈疾患も心臓リハビリの適応疾患であるため、動脈硬化に関する検査の知識も必要です。
【key word】末梢動脈疾患(PAD)、閉塞性動脈硬化症(ASO)、Fontain分類、Rutherford 分類
心臓超音波検査(心エコー)
心エコーは非侵襲的な検査で、心臓に対する多くの情報を得られる検査であることから、臨床では心疾患のほとんどの方に行われています。
心エコーの結果から分かる具体的な情報としては、心臓の形態や収縮力、血流の流れ、弁膜症の有無などです。心エコーの結果を読み解くことができれば、患者さんの病態を把握する力は格段に向上するので、ぜひ勉強してみてください。
【key word】断層(Bモード)心エコー、Mモード心エコー、ドプラー心エコー、LAD(左房径)、LVDd(左室拡張末期径)、LVDs(左室収縮末期径)、IVSth(心室中隔厚)、LVPWth(左室後壁圧)、LVEF(左室駆出率)、FS(左心室内径短縮率)、LAVI(左房容積係数)、IVC(下大静脈径)、E波(拡張早期波)、A波(心房収縮波)、e'(拡張早期僧帽弁輪最大移動速度)、E/A、E/e'、DcT(E波減速時間)、TRPG(右房右室圧格差)
心肺運動負荷試験(CPX)
心肺運動負荷試験は、心臓リハビリにおける運動処方で欠かすことのできない評価です。
学会が提示する「症例報告の書き方」でも、運動耐容能の評価で運動負荷試験に基づいた運動処方が推奨されています。
実際に検査を見学する前に、運動負荷試験の方法や目的、適応と禁忌、結果の見方、運動中止基準などを勉強しておく必要があります。
【Key word】ramp負荷、METs(メッツ)、R(ガス交換比)、AT(嫌気性代謝閾値)、RCP(呼吸性代償開始点)、VO2(酸素摂取量)、VCO2(二酸化炭素摂取量)、peak VO2(最高酸素摂取量)、VE(分時換気量)、VE/VO2(酸素換気当量)、VE/VO2(二酸化炭素換気当量)、ETO2(呼気終末酸素濃度)、ETCO2(呼気終末二酸化炭素濃度)
治療法について必要な知識
- 食事療法
- 禁煙指導
- 運動指導
- 生活指導
- 救急蘇生法
- 薬物療法(強心薬、抗不整脈薬、血管拡張薬、降圧薬、利尿薬、抗凝固薬、抗血小板薬、脂質代謝改善薬、経口糖尿病薬、インスリン)
- ペースメーカー
- カテーテル治療
- 心臓手術
治療法に関しては上記のような内容を把握しておく必要があります。
心臓リハビリテーションは、単に運動療法を行うだけではなく、食事指導や生活指導などを含めた包括的なプログラムです。
そのため、心臓リハビリテーション指導士を目指すにあたっては、自分の職域だけではなく、心疾患に対する幅広い知識が求められます。
救急蘇生法に関しては、運動療法前・中・後に生じうる危険な状態に対して、適切な救急処置を行うために必要な知識です。
薬物療法に関しては、心疾患患者さんには数多くの薬剤が使用されるため、その使用目的や作用機序・副作用について把握し、さらにそれらが運動中に身体に与える影響(リスク)についても知っておくとより良いと思います。
その他、ペースメーカーやカテーテル治療、心臓手術など、心疾患における各種治療法に関しても基本的な知識を押さえておきましょう。
病態・疾患各論について必要な知識
- 心不全
- ショック
- 不整脈(期外収縮(上室、心室)、頻拍(上室、心室)、心房粗・細動、心室細動、洞不全症候群、房室ブロック)
- 虚血性心疾患(労作性狭心症、冠攣縮性狭心症、急性冠症候群、心筋梗塞に伴う合併症、無痛性心筋虚血)
- 弁膜疾患(僧帽弁狭窄、僧帽弁閉鎖不全(逆流)、大動脈弁狭窄、大動脈弁閉鎖不全(逆流))
- 心筋症
- 冠危険因子(本態性高血圧、糖尿病、脂質代謝異常、メタボリック症候群)
- 大動脈疾患(大動脈瘤、大動脈解離)
- 末梢動脈疾患
病態・疾患各論に関しては、上記の疾患を中心に学習します。
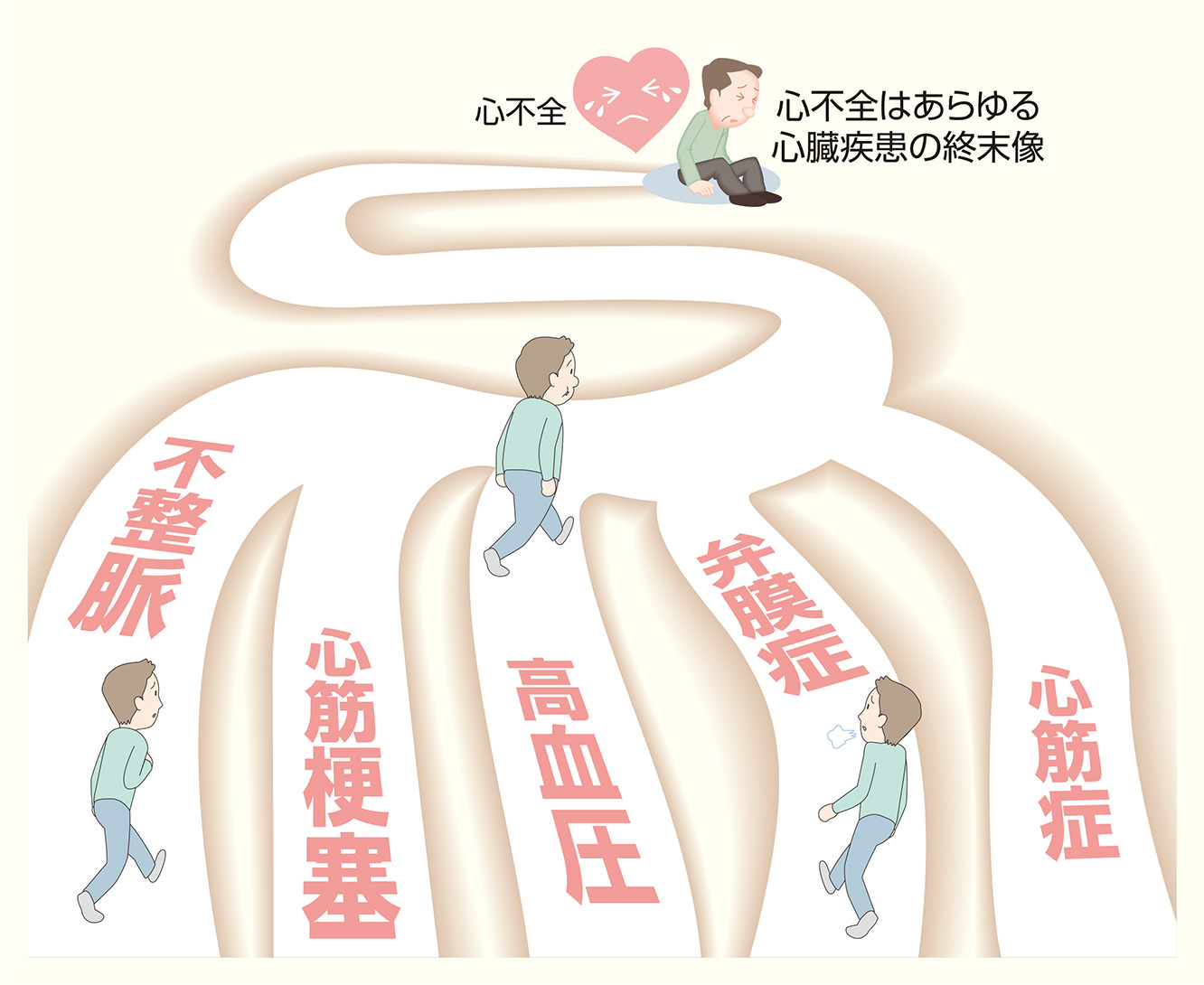
まずは「心不全」をベースに病態を把握し、心不全に至るきっかけとなる各疾患について勉強を進めていくと、知識が整理しやすいと思います。
心臓の動きそのものが悪くなっているのか、弁の動きが悪くなっているのが、不整脈が起こっているのかなど、同じ「心不全」という状態に至ったとしても、その経緯や病状は1人1人全く違います。
また、心臓リハビリテーションは心不全だけでなく、「大動脈疾患」や「末梢動脈疾患」も対象としているため、これらの基礎知識についても学習しましょう。
心リハ指導士資格取得に向けての勉強方法
日本心臓リハビリテーション学会が発行している、指導士資格認定試験のための参考書は下記の「心臓リハビリテーション必携」です。まずはこれが基本となります。

学会が推薦している、その他の参考図書に関しては以下URLで確認できます(https://www.jacr.jp/impor/reference/)
また、私個人として参考になった本についてもまとめていますので、こちらも参考にしていただければ幸いです。【参考:心リハの勉強初期に参考になった本、心リハの実践で役に立った本】
心臓リハビリテーションの症例報告に必要な知識のまとめ
- 心臓リハビリテーション指導士試験の申請時に必要な「10症例の報告書」を作成する前に学習しておきたい内容についてまとめました。
- これらは報告書を作成するためだけではなく、心臓リハビリを行う上で基本となる知識ばかりです。
- 循環器の勉強は、はじめは難しく感じますが、一歩ずつ地道に行えば必ず理解できるようになります!
- 私もまだまだ勉強中ですが、この記事が心リハ指導士を目指す方の参考のなれば幸いです。
- 最後までお読みいただきありがとうございました。



コメント