
こんにちは、心臓リハビリテーション指導士のぴんころです。
今回は、心臓リハビリを行うときに確認したい「身体所見」について解説します。
心不全の方に運動療法を実施する前に、必ず確認しておきたいのが「患者さんの身体症状」です。初回介入時はもちろんですが、日々の変化も十分に観察し、運動療法を行える状態かどうかを判断してからリハビリを行います。
以前紹介した「リハビリ介入前の病態把握に必要な情報」と、実際の身体所見を合わせて患者さんの現在の状態を把握することが大切ですので、ぜひ合わせて参考にしてみてください。
自覚症状
まず、重要なのは「患者さんの自覚症状」です。心不全では、それぞれ以下のような症状が現れやすいです。
- 左心不全:呼吸困難、息切れ、頻呼吸、起坐呼吸
- 右心不全:食思不振、腹部膨満感、悪心・嘔吐、便秘
- 低心拍出:意識障害、認知機能低下、易疲労感、脱力感
起坐呼吸
左心不全では、肺うっ血や胸水貯留が生じ呼吸困難を呈する場合が多いです。
はじめは労作時の呼吸困難を呈する程度ですが、徐々に症状は強くなり、最終的には横になっていられない状態になります。これが「起坐呼吸」という状態で、座っていると呼吸が出来ますが、横になると呼吸困難になるというのが特徴です。
消化器症状
右心不全では、右心室の手前に位置する右心房や、全身から心臓へ戻る静脈(体静脈)にうっ血が起こります。そのため、腸管浮腫や肝腫大が生じ、「食思不振」や「腹部膨満感」などの様々な消化器症状が出現します。
低心拍出所見
一般に人間の体は、運動した時にも脳への血流量は保たれるように調整する機能がありますが、心拍出量が著しく低下した状態では、脳へ血流量も低下してしまいます。脳血流量が低下することにより、意識障害や認知機能低下などの症状が起こる場合があります。
視診
次に「視診」で分かる所見です。患者さんの身体症状を、ポイントを絞って注意深く観察します。
- 左心不全:泡沫状痰、ベンドプニア
- 右心不全:頸静脈怒張
- 低心拍出:チアノーゼ、乏尿、身の置き所のない様子、チェーンストークス呼吸、
泡沫状痰
左心不全に伴う急性肺水腫に陥るとピンク色・血性泡沫状喀痰を認める場合があります。

患者さんが湿性の咳嗽や喀痰をしている場合は、痰の性状に注意しましょう!
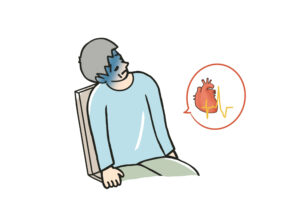
ベンドプニア
ベンドプニア(Bendopnea)の「Bend」は「かがむ」という意味で、下図のようなイメージで体をかがめた状態で30秒保てるかどうかで評価します。左心不全では10秒程度で息苦しさを感じる場合が多く、30秒保持できない場合は「ベンドプニア陽性」と判断します。

頸静脈怒張
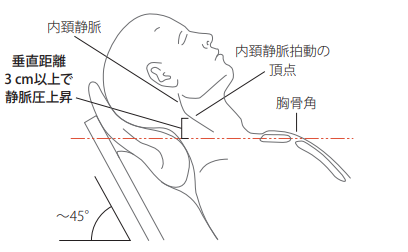
「頸静脈怒張」は右房圧を反映し、心機能および右心系の血行動態の指標となります。右内頸静脈は右心房と解剖学的にまっすぐにつながっているため、通常は右内頸静脈で評価します。上半身を45度起こした状態で胸骨角から内頚静脈拍動(頭側)の頂点までの垂直距離を計測し、それが3cm以上あれば「頸静脈怒張あり」と判断します。
低心拍出所見
低心拍出状態となると、体の末梢に血液が行き届かなくなるため、四肢の冷感や「チアノーゼ」の症状が出ます。
また、腎臓にも十分な血液が届かないため、腎機能は低下し「乏尿」を呈します。
無呼吸器を伴う周期的な異常呼吸である「チェーンストークス呼吸」も低心拍出の時に起こりうる症状の1つです。

触診
次に「触診」で分かる心不全の症状です。
- 右心不全:浮腫の有無(下肢、体幹、顔面)、胸腹水貯留
- 低心拍出:冷汗、四肢冷感(前腕、下腿)
浮腫
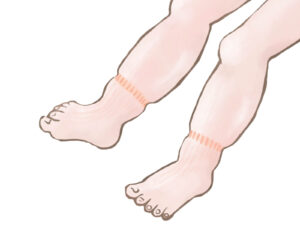
心不全により静脈圧が上昇し「浮腫」が生じます。右心不全では顔面や下肢の浮腫を生じることが多いです。下腿の前面を指で押すと、圧痕が残るのが特徴です(pitting edema)
日々の体重の変化や靴下のゴム跡の残り方、靴の入りやすさなどを合わせて確認すると、より浮腫の状態が把握できると思います。
冷汗・四肢冷感
低心拍出状態になると、「冷汗」や「四肢末梢に冷感」を感じます。手や足の先を触った時に普段と違い、このような所見があった場合は、低心拍出となりショック状態に近い可能性も考えられるため、注意が必要です。

日々患者さんと関わる中で、手や足に実際に触れて状態を確認するようにしましょう!
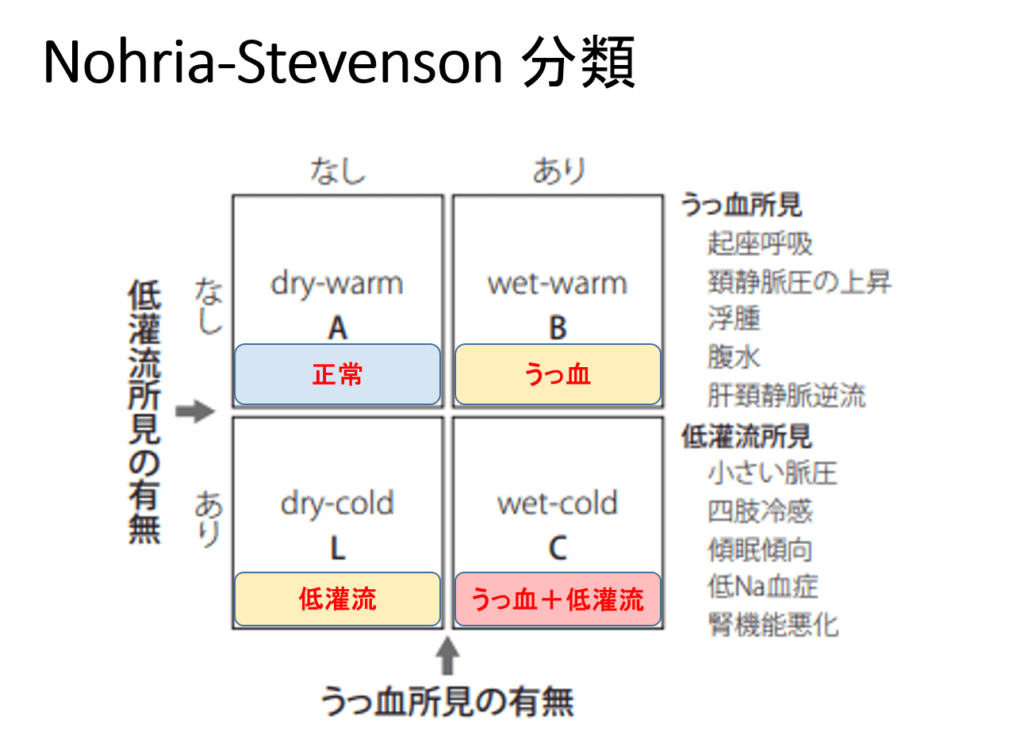
Nohria-Stevenson分類
「Nohria-Stevenson分類」は、理学所見を利用した心不全の血行動態分類です。(参考:心不全の重症度分類について)
ここまでで見てきた、自覚症状や視診・触診の情報で心不全の重症度を予測することができます。
目の前の患者さんが「うっ血(wet)」の状態にあるのか、「低灌流(cold)」の状態にあるのか、または「うっ血+低灌流」の状態にあるのかを意識して、身体所見を確認することが大切です。
聴診
次に「聴診」で分かる心不全所見です。胸部X線所見で、肺うっ血、胸水、心拡大を確認し、聴診所見と合わせて病態を把握することが重要となります。
- 左心不全:肺水腫(水疱音、喘鳴)、心音(奔馬調律)
肺水腫
心不全が軽症の状態では、座位で吸気時に下肺野の水泡音(coarse crackles)を聴取し、心不全の進展に伴い肺野全体で水疱音が聴取されるようになります。急性肺水腫となり喘鳴を呈する場合は、聴診器を使用しなくても聞こえる場合があります。
奔馬調律
正常な心音はⅠ音(房室弁の閉鎖音)とⅡ音(大動脈弁・肺動脈弁の閉鎖音)があり、2拍子の強弱のリズムで聴取できます。
心不全の場合、Ⅲ音(奔馬調律)あるいはⅣ音が聴取できる場合があります。いずれもⅡ音の後に聴取される過剰心音です。

「奔馬調律」は馬の駆ける音に似ているため「ギャロップ音」ともいわれます
バイタルサイン
最後に忘れてはならない「バイタルサイン」です。
- 低心拍出:低血圧(脈圧低下)
低心拍出状態となると、いつもより血圧が低下する、あるいは脈圧(収縮期血圧と拡張期血圧の差)が低下するなどの症状を呈します。
リハビリを行う前には血圧や脈拍、SpO2、呼吸数などを測定し、通常の状態と変わりないかを毎日確認します。
また、運動時の血圧・心拍数・呼吸数の変化、不整脈の出現の有無等も大変重要な所見となりますので、バイタルサインの変化にはリハビリ中を通して確認することが大切です。
心不全の身体所見のチェックポイントのまとめ
- 心臓リハビリで、心不全患者さんの運動療法を行う前に確認すべきポイントをまとめました。
- 患者さんへの問診をはじめ、視診・触診・聴診によりとても多くの情報を得ることが可能です。
- 各種検査所見も非常に大切ですが、リハビリでのリスク管理として、身体所見も非常に有用なツールとなります。
- 患者さんの日々の変化を見逃さないように関わっていくことが重要だと思います。
- 最後までお読みいただきありがとうございました!
参考文献 1)日本循環器学会 / 日本心不全学会合同ガイドライン:急性・慢性心不全診療ガイドライン(2017年改訂版) 2)山下 武志 監修、加藤 祐子 著:THE 心臓リハビリテーション 症例で紐解く超実践ガイド. 金芳堂. 2020 3)上月 正博:心臓リハビリテーション 第2版.医歯薬出版株式会社.2019 4)三浦 稚郁子:フィジカルアセスメント徹底ガイド 循環.中山書店.2011



コメント