
こんにちは、心臓リハビリテーション指導士のぴんころです。
あなたは「心臓リハビリ」という言葉でどのようなものを想像しますか?

「リハビリ」という言葉がつくので、筋力トレーニングや歩行をするのではないですか?

それも確かに正しいのですが、それだけではないんです。
タイトルにもある通り、心臓リハビリは「包括的」なリハビリであり、単に運動療法だけを表すものではありません。
それでは、以下で詳しく見ていきましょう。
- 心臓リハビリとは?
- 心臓リハビリの変遷
- 包括的心臓リハビリテーションを構成する職種
- 各職種の心臓リハビリにおける役割
心臓リハビリとは?
冒頭から「心臓リハビリ」という言葉を何度も使っていますが、そもそも、その言葉を知らない方の方が多いかもしれません。
日本心臓リハビリテーション学会では「心臓リハビリ」についてこのように説明しています。
心臓リハビリテーション (心臓リハビリ) とは、心臓病の患者さんが、体力を回復し自信を取り戻し、快適な家庭生活や社会生活に復帰するとともに、再発や再入院を防止することをめざしておこなう総合的活動プログラムのことです。
内容として、運動療法と学習活動・生活指導・相談 (カウンセリング) などを含みます。
日本心臓リハビリテーション学会HP より引用
つまり、心臓病の患者さんが入院前の生活に戻れるように支援し、さらに再度入院してしまわないように予防することための取り組み全般を指して「心臓リハビリテーション」といいます。
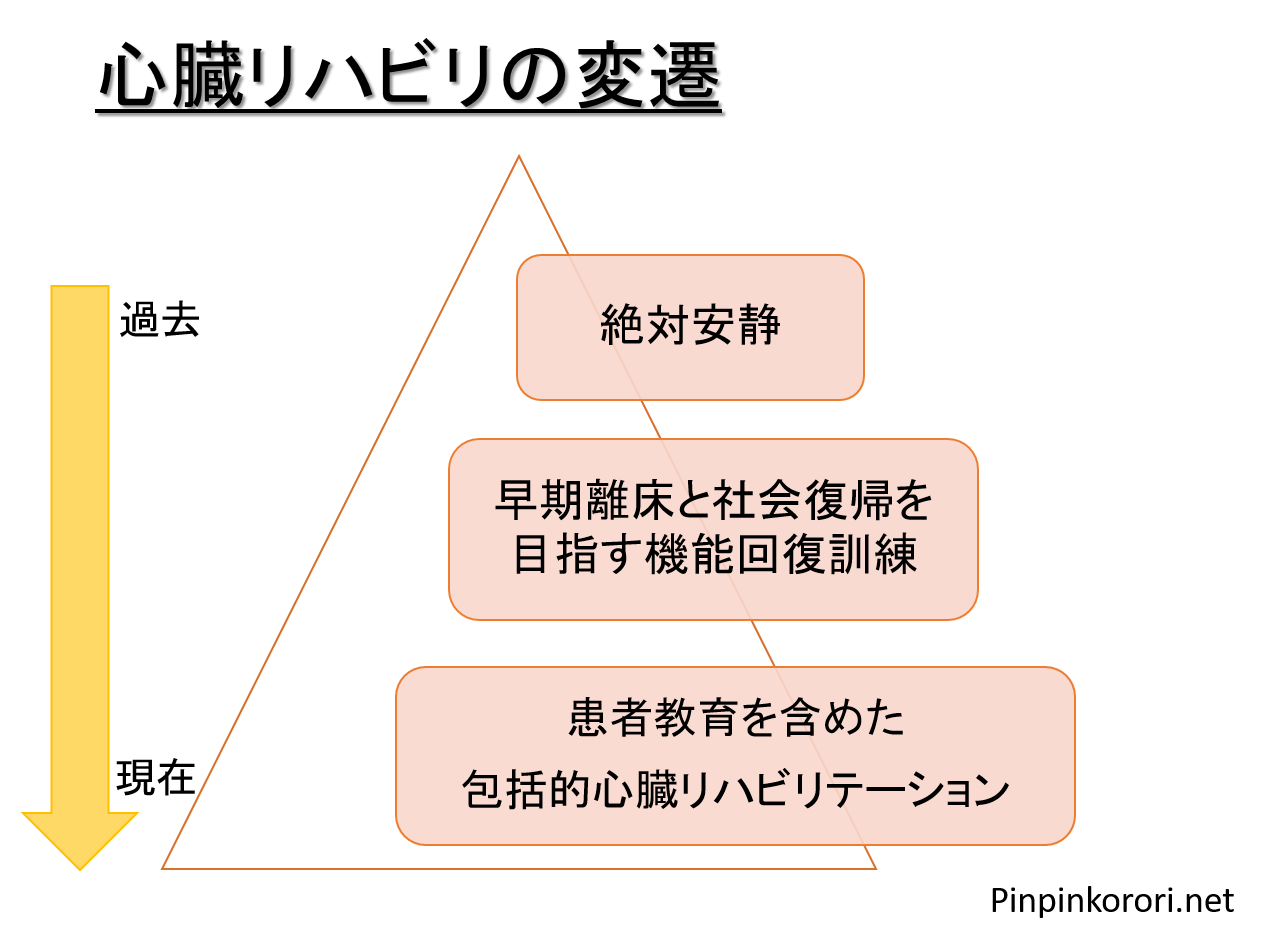
心臓リハビリの変遷
「心臓病を患った方に、運動などのリハビリをしても大丈夫なの?」と疑問を持ちませんか。
以前は世界的でも同じように考えられており、1940年代までは「心筋梗塞になったら6~8週間はベッド上で安静」が普通でした。
ただし、これでは長期臥床にともなう合併症や、廃用性の筋力低下などで患者さんが以前の生活に戻るのは極めて難しい状態でした。
1950年代に入ると早期離床の試みが始まり、早期離床をしても心事故や死亡などが増加しないというエビデンスが徐々に確立されていきました。
1970年代には、心筋梗塞の入院期間は2週間にまで短縮され、このころの心臓リハビリは「社会復帰をできるだけ早期かつ安全に実現する」という短期効果を目指すものでした。
1980年代以降は、心臓リハビリの効果や有効性が示され、運動療法だけでなく患者教育やカウンセリングを含む「包括的心臓リハビリ」の重要性が認識されるようになりました。
<現在の心臓リハビリテーションの特徴>
・多職種によるチームアプローチ
・短期的な関わりではなく継続的なフォローアップ
・「疾病管理プログラム」としての役割を持ち、生命予後やQOLの改善を目指す
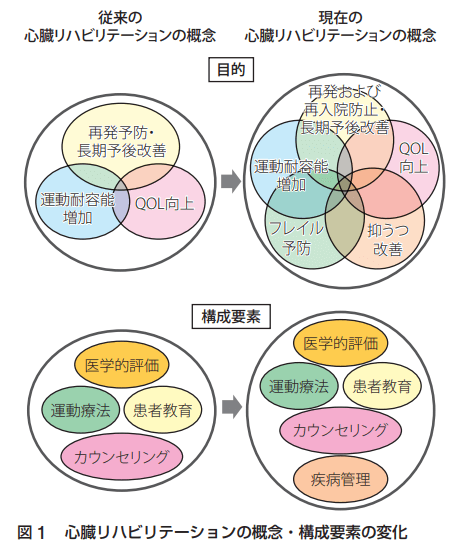

このように、心臓リハビリの概念は歳月とともに変化しています。
目的や構成要素はともにどんどん広がり、まさに ”包括的な” 関わりが必要なのです。
心臓リハビリテーションに携わるスタッフ
では、実際に心臓リハビリテーションに携わるのはどのような職種でしょうか?
2021年のガイドラインでは、以下のような職種の参加と役割が示されています。

非常に多くの職種が携わる必要があることが分かりますね。
専門知識を持った多くの専門医療職がそれぞれの役割を果たし、患者さん一人ひとりの状態に応じた効果的なリハビリプログラムを提案し実施します。
心臓リハビリテーション指導士制度
日本心臓リハビリテーション学会では、2000年より心臓リハビリテーション指導士制度を策定し運用しています。
<心臓リハビリテーション指導士を取得可能な11職種>
医師、看護師、理学療法士、臨床検査技師、管理栄養士、薬剤師、臨床工学技士、臨床心理士、作業療法士、健康運動指導士、公認心理師
心臓リハビリテーション指導士は、上記のように多くの職種が取得可能な資格で、心臓リハビリに携わる者の知識を標準化し、職域にとらわれずに心臓リハビリを行えるようにするための制度です。2022年2月22日時点で、全国に6,596人の資格取得者がいます。
なぜ多職種の関わりが必要なのか?
心臓リハビリにおいて、多職種が関わる必要がある理由の一つに「心不全増悪の原因」が関係しています。
心不全は治療により症状が一度落ち着いても、再び悪くなる(増悪を繰り返す)という特徴があります。
どのような原因で悪くなると思いますか?
<心不全増悪による再入院の原因>
1⃣塩分・水分制限の不徹底・・・33%
2⃣感染症・・・・・・・・・・・20%
3⃣治療薬服用の不徹底・・・・・12%
4⃣過労・・・・・・・・・・・・11%
5⃣不整脈・・・・・・・・・・・11%
6⃣身体的/精神的ストレス・・・5%
7⃣心筋虚血・・・・・・・・・・5%
8⃣高血圧のコントロール不良・・4%
9⃣その他・・・・・・・・・・・7%
Tsuchihashi M et al:Jpn cir J 2000; 64: 953-959 より改変
上図の黒字で示したのは「医学的要因」で、赤字で示したのは「患者要因」です。
「患者要因」というのは、言い換えれば「患者さんの取り組み次第で、増悪を防げる可能性がある」ということです。
そのためには「塩分・水分の過剰摂取」や「服薬アドヒアランスの低下」「過労・ストレス」などが心不全増悪の要因となることを、まず患者さんが知らなければ予防することはできません。だから、患者さんやその家族との知識の共有が必要となってくるのです。
例えば、理学療法士は運動に関しては専門で詳しいですが、栄養や食事に関しては各専門職にくらべると知識が劣ります。
それぞれの得意分野で患者さんを支援して、チーム全体で患者さんの予後改善や再入院予防に取り組むことで、最大の効果を発揮できます。
まとめ
- 包括的心臓リハビリテーションについてお伝えしました。
- 繰り返しになりますが、心臓リハビリは単に運動療法だけでなく、多職種によるチームアプローチが必要です。
- これから心臓リハビリに携わる方がもっと増え、多くの循環器疾患さんの予後やQOLの向上につながってほしいと思います。
- 最後までお読みいただきありがとうございました。
参考/引用 ・日本循環器学会/日本心臓リハビリテーション学会合同ガイドライン:2021年改訂版 心血管疾患におけるリハビリテーションに関するガイドライン ・日本心臓リハビリテーション学会ホームページ(2022年3月12日閲覧) ・心臓リハビリテーション学会編:指導士資格認定試験準拠 心臓リハビリテーション必携.2010 ・Tsuchihashi M et al:Jpn cir J 2000; 64: 953-959
↑この記事が参考になった方は、ぜひ応援クリックをお願いします。




コメント